Auteur:
Eric Farmer
Date De Création:
12 Mars 2021
Date De Mise À Jour:
1 Juillet 2024

Contenu
- Pas
- Méthode 1 sur 4 : Facteurs de risque
- Méthode 2 sur 4: Symptômes
- Méthode 3 sur 4: Faire un diagnostic
- Méthode 4 sur 4: Traitement
- Avertissements
Le syndrome du piriforme est une affection douloureuse dans laquelle le muscle piriforme (le plus gros muscle qui fait tourner la hanche) comprime le nerf sciatique qui va de la colonne vertébrale au bas du dos et aux jambes. Cette pression provoque des douleurs dans le bas du dos, les cuisses et les fesses. Il n'y a pas de consensus parmi les médecins concernant le syndrome piriforme : certains pensent qu'il s'agit d'un surdiagnostic, d'autres que cette affection reste souvent non diagnostiquée. Seul un médecin expérimenté sera en mesure de poser un diagnostic correct, mais vous pouvez apprendre à reconnaître vous-même les symptômes de la maladie afin de savoir à quoi vous attendre lors de votre rendez-vous chez le médecin.
Pas
Méthode 1 sur 4 : Facteurs de risque
 1 Tenez compte de votre sexe et de votre âge. Les scientifiques ont découvert que les femmes sont six fois plus susceptibles de développer le syndrome piriforme. Le plus souvent, ce syndrome se développe entre 30 et 50 ans.
1 Tenez compte de votre sexe et de votre âge. Les scientifiques ont découvert que les femmes sont six fois plus susceptibles de développer le syndrome piriforme. Le plus souvent, ce syndrome se développe entre 30 et 50 ans. - Le nombre plus élevé de diagnostics chez les femmes peut s'expliquer par la différence de biomécanique des organes pelviens féminins et masculins.
- Chez la femme, ce syndrome peut également se développer pendant la grossesse. Au fur et à mesure que le bassin se dilate pendant que le bébé porte le bébé, les muscles attachés au bassin peuvent se contracter. Le bassin d'une femme est également souvent incliné en raison du poids de l'enfant, ce qui sollicite également les muscles pelviens.
 2 Évaluez votre état de santé. Un certain nombre de conditions, y compris la douleur dans le bas du dos, sont plus susceptibles de développer un syndrome piriforme.
2 Évaluez votre état de santé. Un certain nombre de conditions, y compris la douleur dans le bas du dos, sont plus susceptibles de développer un syndrome piriforme. - Environ 15 % des cas de douleurs dans le bas du dos sont dus à une anomalie congénitale ou structurelle de la connexion entre le muscle piriforme et le nerf sciatique.
 3 N'oubliez pas si vous avez eu des blessures. Le plus souvent, le syndrome piriforme se développe en raison de macro- et microtraumatismes.
3 N'oubliez pas si vous avez eu des blessures. Le plus souvent, le syndrome piriforme se développe en raison de macro- et microtraumatismes. - Macrotraumatisme fait référence à toute blessure importante (d'une chute à un accident de voiture). Les macrotraumatismes des fesses, qui provoquent une inflammation des tissus mous, des spasmes musculaires et une compression nerveuse, sont une cause fréquente de syndrome piriforme.
- Microtraumatisme est le résultat de dommages mineurs répétés à n'importe quelle partie du corps. Par exemple, des traumatismes répétitifs du pied surviennent chez les coureurs de longue distance, ce qui peut finalement entraîner une inflammation des nerfs et des spasmes musculaires. La course, la marche, la montée d'escaliers et même la position assise prolongées peuvent comprimer le muscle piriforme et pincer le nerf sciatique, entraînant des douleurs.
- Un autre type de microtraumatisme qui peut provoquer le développement du syndrome piriforme est l'inflammation du nerf due à la pression d'un objet qui se trouve dans la poche arrière. Si une personne porte constamment un téléphone ou un portefeuille dans la poche arrière de son pantalon, cet objet peut appuyer sur le nerf sciatique et provoquer une inflammation du nerf.
Méthode 2 sur 4: Symptômes
 1 Observez les sources, les types et l'intensité de la douleur. L'un des symptômes les plus courants du syndrome piriforme est la douleur dans les fesses, car c'est là que se trouve le muscle piriforme. Si vous ressentez constamment une douleur intense dans l'une de vos fesses, cela pourrait être un signe de syndrome piriforme. Cette maladie peut également être indiquée par les types de douleur suivants:
1 Observez les sources, les types et l'intensité de la douleur. L'un des symptômes les plus courants du syndrome piriforme est la douleur dans les fesses, car c'est là que se trouve le muscle piriforme. Si vous ressentez constamment une douleur intense dans l'une de vos fesses, cela pourrait être un signe de syndrome piriforme. Cette maladie peut également être indiquée par les types de douleur suivants: - douleur en position assise, debout ou couchée qui dure plus de 15 à 20 minutes ;
- douleur qui irradie vers l'arrière de la cuisse et parfois même vers l'arrière du mollet et du pied ;
- douleur qui disparaît avec le mouvement et augmente avec une position stationnaire;
- douleur qui ne disparaît pas complètement lors du changement de position;
- douleur dans l'aine et le bassin. Les femmes peuvent ressentir de la douleur dans le vagin et les hommes - dans le scrotum;
- dyspareunie (rapports sexuels douloureux) chez la femme ;
- douleur pendant les selles.
 2 Faites attention à votre démarche. La compression du nerf sciatique due au syndrome piriforme peut rendre la marche difficile pour une personne. Les jambes peuvent devenir faibles. Si vous avez des difficultés à marcher, déterminez si vous présentez les deux signes suivants :
2 Faites attention à votre démarche. La compression du nerf sciatique due au syndrome piriforme peut rendre la marche difficile pour une personne. Les jambes peuvent devenir faibles. Si vous avez des difficultés à marcher, déterminez si vous présentez les deux signes suivants : - Démarche antalgique, qui est une démarche qui se développe pour soulager la douleur. Habituellement, la personne commence à boiter ou à raccourcir sa foulée pour soulager la douleur.
- Pied pendant qui n'est pas contrôlé par la personne en raison de douleurs dans le bas de la jambe. Dans ce cas, la personne peut ne pas être en mesure de raccourcir le pied dans sa direction.
 3 Faites attention aux picotements ou aux engourdissements. La compression du nerf sciatique à la suite du syndrome piriforme peut provoquer un engourdissement ou des picotements dans les pieds ou les jambes.
3 Faites attention aux picotements ou aux engourdissements. La compression du nerf sciatique à la suite du syndrome piriforme peut provoquer un engourdissement ou des picotements dans les pieds ou les jambes. - Ces sensations sont appelées paresthésies.
Méthode 3 sur 4: Faire un diagnostic
 1 Consultez votre médecin. Le syndrome du piriforme est généralement difficile à reconnaître car les symptômes de la maladie se chevauchent avec ceux de la radiculopathie lombaire plus courante (engourdissement des jambes dû à une douleur au bas du dos).Les deux maladies sont déclenchées par le pincement du nerf sciatique. La seule différence est l'endroit où le nerf est clampé. Le syndrome du piriforme est moins fréquent que les douleurs lombaires, il n'est donc souvent pas reconnu par les thérapeutes. Consultez un orthopédiste, un médecin de thérapie par l'exercice ou un ostéopathe.
1 Consultez votre médecin. Le syndrome du piriforme est généralement difficile à reconnaître car les symptômes de la maladie se chevauchent avec ceux de la radiculopathie lombaire plus courante (engourdissement des jambes dû à une douleur au bas du dos).Les deux maladies sont déclenchées par le pincement du nerf sciatique. La seule différence est l'endroit où le nerf est clampé. Le syndrome du piriforme est moins fréquent que les douleurs lombaires, il n'est donc souvent pas reconnu par les thérapeutes. Consultez un orthopédiste, un médecin de thérapie par l'exercice ou un ostéopathe. - Vous pourriez avoir besoin d'une recommandation d'un médecin généraliste.
 2 Sachez qu'il n'existe pas de test unique qui puisse diagnostiquer avec précision le syndrome du piriforme. Votre médecin devra peut-être examiner attentivement vos symptômes, procéder à un examen et programmer une série de tests pour établir un diagnostic.
2 Sachez qu'il n'existe pas de test unique qui puisse diagnostiquer avec précision le syndrome du piriforme. Votre médecin devra peut-être examiner attentivement vos symptômes, procéder à un examen et programmer une série de tests pour établir un diagnostic. - Certains tests (tels que l'imagerie par résonance magnétique, la tomodensitométrie et les études de conduction nerveuse) excluent un certain nombre de diagnostics (tels que les hernies discales).
 3 Faites-vous inspecter. Pour établir un diagnostic, votre médecin devra vérifier l'amplitude des mouvements de vos muscles. Votre médecin vous demandera de faire plusieurs exercices, notamment des levées et des rotations des jambes. Il existe d'autres techniques qui peuvent aider à identifier le syndrome piriforme :
3 Faites-vous inspecter. Pour établir un diagnostic, votre médecin devra vérifier l'amplitude des mouvements de vos muscles. Votre médecin vous demandera de faire plusieurs exercices, notamment des levées et des rotations des jambes. Il existe d'autres techniques qui peuvent aider à identifier le syndrome piriforme : - Symptôme de Lassegh: Le médecin vous demandera de vous allonger sur le dos, de plier votre jambe à un angle de 90 degrés, puis de l'étirer. La présence du symptôme de Lassegh signifie que la pression sur le muscle piriforme dans cette position vous cause de la douleur.
- Symptôme de Freiberg: le médecin vous demandera de vous allonger sur le dos, de faire pivoter votre jambe au niveau de la hanche et de la soulever. Si vous ressentez de la douleur pendant ces mouvements, cela indiquera un éventuel syndrome du piriforme.
- Symptôme de rythme: vous devrez vous allonger sur un côté qui n'est pas douloureux. Le médecin pliera la jambe au niveau de la hanche et du genou, puis fera pivoter la jambe au niveau de la hanche en appliquant une pression sur le genou. Si vous ressentez de la douleur, cela pourrait signifier que vous souffrez du syndrome du piriforme.
- Le médecin peut également sentir avec ses doigts l'encoche ischiatique, la protubérance des os pelviens à travers laquelle passe le muscle piriforme.
 4 Remarquez le changement de sensation. Le médecin peut vérifier la jambe qui ressent de la douleur pour des changements de sensation ou une perte de sensation. Par exemple, le médecin peut toucher légèrement la jambe ou provoquer une certaine sensation avec l'instrument. Dans la jambe où la douleur est ressentie, les sensations seront plus faibles.
4 Remarquez le changement de sensation. Le médecin peut vérifier la jambe qui ressent de la douleur pour des changements de sensation ou une perte de sensation. Par exemple, le médecin peut toucher légèrement la jambe ou provoquer une certaine sensation avec l'instrument. Dans la jambe où la douleur est ressentie, les sensations seront plus faibles. 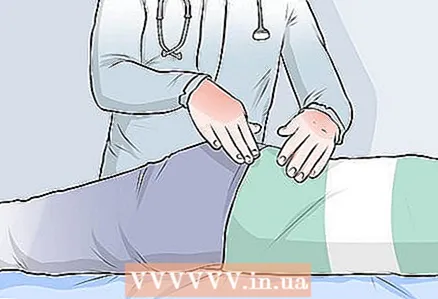 5 Laissez votre médecin examiner vos muscles. Votre médecin devra peut-être évaluer la taille et la force de vos muscles. La jambe qui éprouve de la douleur sera plus faible et peut-être même plus courte que l'autre jambe.
5 Laissez votre médecin examiner vos muscles. Votre médecin devra peut-être évaluer la taille et la force de vos muscles. La jambe qui éprouve de la douleur sera plus faible et peut-être même plus courte que l'autre jambe. - Le médecin peut également sentir la sciatique (le plus gros muscle des fesses) pour déterminer l'état du muscle piriforme. Si le muscle est contracté et pincé, il ressemblera à une saucisse au toucher.
- Votre médecin vérifiera la douleur que vous ressentez lorsque vous exercez une pression sur votre muscle sciatique fessier. Si vous ressentez une douleur ou une gêne au niveau des fesses ou des muscles de la cuisse lorsque vous appuyez, c'est un signe que le muscle piriforme se contracte.
- Le médecin recherchera également des signes d'atrophie fessière (perte de tissu musculaire). Dans les cas chroniques de syndrome piriforme, le tissu musculaire commence à s'amincir et à rétrécir. Cela peut s'exprimer par une asymétrie visuelle, dans laquelle la fesse affectée devient moins saine.
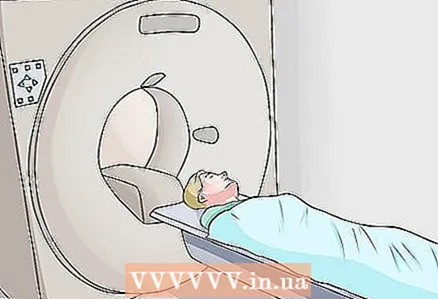 6 Demandez à votre médecin de vous prescrire un scanner ou une imagerie par résonance magnétique. Bien que les médecins puissent détecter les signes du syndrome piriforme à l'aide d'un examen visuel, aucun test de diagnostic ne permet de diagnostiquer avec précision. Pour cette raison, votre médecin peut vous prescrire une tomodensitométrie ou une imagerie par résonance magnétique (IRM) pour déterminer si quelque chose d'autre comprime votre nerf sciatique.
6 Demandez à votre médecin de vous prescrire un scanner ou une imagerie par résonance magnétique. Bien que les médecins puissent détecter les signes du syndrome piriforme à l'aide d'un examen visuel, aucun test de diagnostic ne permet de diagnostiquer avec précision. Pour cette raison, votre médecin peut vous prescrire une tomodensitométrie ou une imagerie par résonance magnétique (IRM) pour déterminer si quelque chose d'autre comprime votre nerf sciatique. - La tomodensitométrie (CT) utilise des rayons X pour créer une image tridimensionnelle du corps à l'intérieur. Le tomographe enregistre un certain nombre de projections de la colonne vertébrale et vous permet d'identifier les écarts par rapport à la norme dans la zone du muscle piriforme et les modifications des tissus des articulations.
- La thérapie par résonance magnétique utilise des ondes radio et des champs magnétiques puissants pour produire des images des organes internes. L'imagerie par résonance magnétique (IRM) est utilisée pour écarter d'autres causes de lombalgie ou de douleur du nerf sciatique.
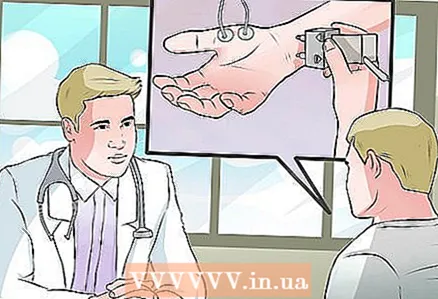 7 Demandez à votre médecin un test électromyographique. Les tests électromyographiques (EMG) sont utilisés pour tester la réponse des muscles à une stimulation électrique. Cette méthode est souvent utilisée lorsqu'un médecin doit distinguer le syndrome piriforme des hernies discales. Dans le syndrome piriforme, les muscles proches du muscle piriforme répondront normalement à l'électricité, mais le muscle piriforme et le grand fessier réagiront différemment. Dans le cas d'une hernie discale, tous les muscles de cette zone peuvent ne pas répondre avec une électricité anormale. L'examen électromyographique comprend deux étapes :
7 Demandez à votre médecin un test électromyographique. Les tests électromyographiques (EMG) sont utilisés pour tester la réponse des muscles à une stimulation électrique. Cette méthode est souvent utilisée lorsqu'un médecin doit distinguer le syndrome piriforme des hernies discales. Dans le syndrome piriforme, les muscles proches du muscle piriforme répondront normalement à l'électricité, mais le muscle piriforme et le grand fessier réagiront différemment. Dans le cas d'une hernie discale, tous les muscles de cette zone peuvent ne pas répondre avec une électricité anormale. L'examen électromyographique comprend deux étapes : - Une étude de conduction nerveuse, dans laquelle des électrodes sont fixées à la peau, qui évalue le travail des motoneurones.
- Insertion d'une électrode aiguille dans un muscle pour détecter l'activité électrique dans le muscle.
Méthode 4 sur 4: Traitement
 1 Ne vous engagez pas dans des activités qui provoquent de la douleur. Votre médecin peut vous recommander d'arrêter temporairement de faire des activités qui vous causent de la douleur (comme courir ou faire du vélo).
1 Ne vous engagez pas dans des activités qui provoquent de la douleur. Votre médecin peut vous recommander d'arrêter temporairement de faire des activités qui vous causent de la douleur (comme courir ou faire du vélo). - Si la douleur est causée par une position assise prolongée, faites des pauses régulières, levez-vous et étirez vos muscles. Les médecins recommandent de marcher et de s'étirer toutes les 20 minutes. Si vous devez conduire longtemps, arrêtez-vous régulièrement, sortez de la voiture et étirez vos muscles.
- Ne vous asseyez pas et ne vous tenez pas debout dans des positions qui causent de la douleur.
 2 Faites de la physiothérapie. La kinésithérapie est bonne pour la santé, surtout si vous commencez à faire des exercices spécifiques le plus tôt possible. Votre médecin, en collaboration avec votre médecin de thérapie par l'exercice, peut choisir un système d'exercice pour vous qui aidera à résoudre le problème.
2 Faites de la physiothérapie. La kinésithérapie est bonne pour la santé, surtout si vous commencez à faire des exercices spécifiques le plus tôt possible. Votre médecin, en collaboration avec votre médecin de thérapie par l'exercice, peut choisir un système d'exercice pour vous qui aidera à résoudre le problème. - Votre médecin de thérapie par l'exercice vous montrera comment faire des exercices liés à l'étirement, la flexion, l'extension et la rotation des membres.
- Masser les tissus mous des régions fessière et lombo-sacrée peut soulager l'irritation des tissus.
 3 Tournez-vous vers la médecine alternative. La chiropratique, le yoga, l'acupuncture et le massage sont utilisés pour traiter le syndrome du piriforme.
3 Tournez-vous vers la médecine alternative. La chiropratique, le yoga, l'acupuncture et le massage sont utilisés pour traiter le syndrome du piriforme. - Étant donné que l'efficacité des méthodes de médecine alternative n'a pas été prouvée scientifiquement (contrairement aux méthodes plus classiques), vous devriez discuter de ces traitements avec votre médecin avant de les essayer.
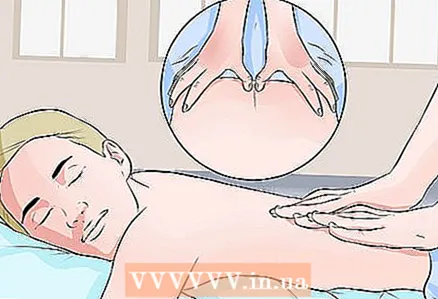 4 Traiter les zones gâchettes. Parfois, la cause des symptômes du syndrome piriforme est la présence de zones de déclenchement, également appelées ganglions musculaires. Ce sont des points dans les muscles piriformes ou fessiers. Une pression sur ces points peut provoquer des douleurs localisées et irradiantes. Très souvent, la douleur en appuyant sur les zones de déclenchement est très similaire à la douleur dans le syndrome du piriforme, de sorte que les résultats des examens peuvent s'avérer négatifs et le diagnostic n'est pas établi.
4 Traiter les zones gâchettes. Parfois, la cause des symptômes du syndrome piriforme est la présence de zones de déclenchement, également appelées ganglions musculaires. Ce sont des points dans les muscles piriformes ou fessiers. Une pression sur ces points peut provoquer des douleurs localisées et irradiantes. Très souvent, la douleur en appuyant sur les zones de déclenchement est très similaire à la douleur dans le syndrome du piriforme, de sorte que les résultats des examens peuvent s'avérer négatifs et le diagnostic n'est pas établi. - Contactez un spécialiste qui sait comment travailler avec les zones de déclenchement : un massothérapeute, un chiropraticien, un kinésithérapeute ou même un thérapeute. Si les points de déclenchement sont la cause de la douleur, une combinaison d'exercices d'acupression et d'étirement et de renforcement peut aider.
 5 Demandez à votre médecin quels exercices d'étirement vous devriez faire et quand. En plus de travailler avec votre médecin de thérapie par l'exercice, votre thérapeute peut vous conseiller sur les exercices à faire à la maison. Les exercices suivants sont le plus souvent recommandés :
5 Demandez à votre médecin quels exercices d'étirement vous devriez faire et quand. En plus de travailler avec votre médecin de thérapie par l'exercice, votre thérapeute peut vous conseiller sur les exercices à faire à la maison. Les exercices suivants sont le plus souvent recommandés : - Rouler d'un côté à l'autre en position couchée sur une surface plane. Pliez vos genoux et étirez-les sur le côté. Répétez les exercices, en alternant les jambes, pendant cinq minutes.
- Levez-vous et étirez vos bras le long de votre corps. Tournez le corps pendant une minute. Répétez toutes les quelques heures.
- Allongez-vous sur le dos.Pliez vos genoux, saisissez vos hanches avec vos mains et effectuez des mouvements qui simulent le cyclisme.
- Pliez votre genou et soulevez-le toutes les quelques heures. Vous pouvez vous appuyer sur une table ou une chaise si votre équilibre est difficile.
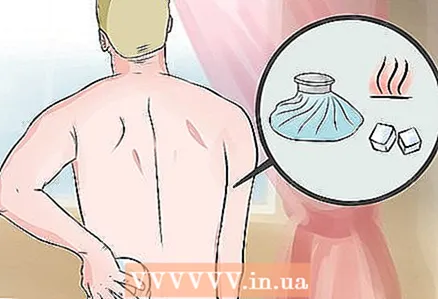 6 Soulager la douleur par la chaleur et le froid. Une compresse humide et chaude peut détendre les muscles, tandis qu'un sac de glace après l'exercice peut soulager la douleur et réduire l'inflammation.
6 Soulager la douleur par la chaleur et le froid. Une compresse humide et chaude peut détendre les muscles, tandis qu'un sac de glace après l'exercice peut soulager la douleur et réduire l'inflammation. - Si vous voulez faire une compresse chaude, utilisez un coussin chauffant ou placez une serviette humide dans le micro-ondes pendant quelques secondes, puis appuyez-la contre votre peau. Vous pouvez également prendre un bain chaud pour soulager les tensions et les irritations causées par le syndrome piriforme. Laissez votre corps flotter librement dans l'eau.
- Si vous voulez faire une compresse froide, appliquez un sac de glace enveloppé dans une serviette ou un sac réfrigérant sur votre corps. Ne gardez pas la compresse froide plus de 20 minutes.
 7 Utilisez des analgésiques non stéroïdiens. Les anti-inflammatoires non stéroïdiens soulagent la douleur et réduisent l'inflammation. Ces médicaments sont recommandés pour le soulagement de la douleur et de l'inflammation causées par le syndrome piriforme.
7 Utilisez des analgésiques non stéroïdiens. Les anti-inflammatoires non stéroïdiens soulagent la douleur et réduisent l'inflammation. Ces médicaments sont recommandés pour le soulagement de la douleur et de l'inflammation causées par le syndrome piriforme. - Les anti-inflammatoires non stéroïdiens les plus courants sont l'aspirine, l'ibuprofène (Ibuklin, Nurofen) et le naproxène (Nalgezin).
- Parlez-en à votre médecin avant de prendre ces médicaments. Ils peuvent interagir avec d'autres médicaments et maladies.
- Si les analgésiques non stéroïdiens ne soulagent pas suffisamment la douleur, votre médecin peut vous prescrire des relaxants musculaires. Prenez-les comme indiqué.
 8 Renseignez-vous auprès de votre médecin sur les injections. Si la douleur piriforme persiste, demandez à votre médecin des injections topiques d'analgésiques, de stéroïdes ou de Botox.
8 Renseignez-vous auprès de votre médecin sur les injections. Si la douleur piriforme persiste, demandez à votre médecin des injections topiques d'analgésiques, de stéroïdes ou de Botox. - Des analgésiques (le plus souvent de la lidocaïne ou de la bupivacaïne) sont injectés dans la zone de déclenchement et soulagent l'état du patient en association avec une thérapie par l'exercice dans 85 % des cas.
- Si les anesthésiques locaux ne soulagent pas la douleur, votre médecin peut vous prescrire une injection de stéroïdes ou de toxine botulique de type A (botox). Les deux médicaments peuvent soulager les douleurs musculaires.
 9 Renseignez-vous auprès de votre médecin sur les traitements chirurgicaux. La chirurgie est considérée comme un dernier recours dans le traitement du syndrome piriforme et n'est utilisée que si toutes les autres méthodes ont échoué. Si aucun des traitements ne soulage la douleur, demandez à votre médecin de vous faire opérer.
9 Renseignez-vous auprès de votre médecin sur les traitements chirurgicaux. La chirurgie est considérée comme un dernier recours dans le traitement du syndrome piriforme et n'est utilisée que si toutes les autres méthodes ont échoué. Si aucun des traitements ne soulage la douleur, demandez à votre médecin de vous faire opérer. - La décompression chirurgicale du muscle piriforme ne sera efficace que s'il existe des troubles neurologiques. À l'aide de l'électromyographie et d'autres tests, le médecin déterminera si la chirurgie pour corriger la neuropathie par compression, dans laquelle le nerf sciatique est libéré, peut soulager la douleur.
Avertissements
- Si vous ressentez des douleurs aux fesses, consultez votre médecin pour un diagnostic et commencez le traitement dès que possible.